Sehr geehrte Leserin, sehr geehrter Leser,
in meinem letzten Blogartikel konnten Sie ausführlich zum Thema Bandscheibenvorfall im Halswirbelsäulenbereich lesen, er informierte Sie über alle therapeutischen Optionen, konservativ wie operativ.
Heute möchte ich Ihnen ein Krankheitsbild vorstellen, welches weniger bekannt ist, jedoch oftmals mit anderen Rückenleiden, wie etwa dem Bandscheibenvorfall, verbunden ist: die Myelomalazie, klinisch eher als Myelopathie bekannt.
Unter einer Myelopathie versteht man das klinische Bild einer Schädigung des Rückenmarks, die in unterschiedlichen Schweregraden vorliegen kann. Die Myelomalazie (aus dem Altgriechischen von μύελος – mýelos für das Rückenmark und μαλακία – malakía für Weichheit, Krankheit) wird im Deutschen mit Rückenmarkserweichung übersetzt und bedeutet eine fortgeschrittene Rückenmarksschädigung, die der Arzt bildmorphologisch (mit Hilfe eines MRT) erkennen kann. Diese kann für die Betroffenen im schlimmsten Fall mit einer Querschnittslähmung enden und das Krankheitsbild ist meistens verbunden mit einer Spinalkanalstenose.
Was ist eine Myelomalazie / Myelopathie und wie entsteht sie?
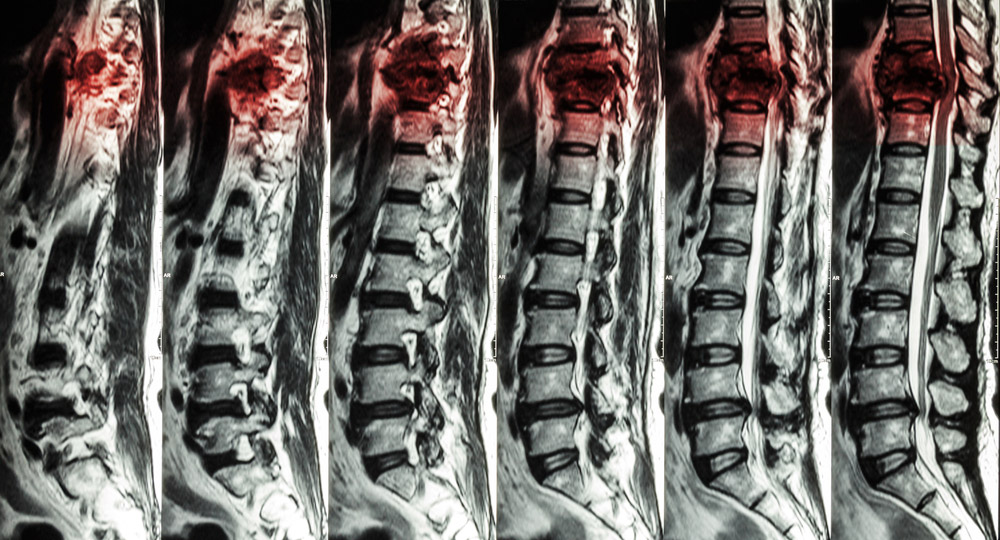
Insbesondere bei den häufig vorkommenden, chronischen Verläufen eines Bandscheibenvorfalls kann eine Myelomalazie (Myelopathie) auftreten. Die Wahrscheinlichkeit einer Myelomalazie steigt, wenn Verkalkungen bzw. Knochenanbauten (Osteophyten) eine dauerhafte Druckwirkung auf das Rückenmark ausüben. Eine Myelomalazie wird im Fachjargon auch als, meist mittig gelegene (zentrale), Aufhellung im Rückenmark in der T2-Wichtung bezeichnet.
Doch warum sprechen wir von einer „Aufhellung“?
Der Radiologe erkennt die Myelomalazie als eine punktförmige oder eine linienförmige Myelopathie, einen weißen Fleck auf den Röntgenbildern. Die punktförmige und linienförmige Myelomalazie können radiologisch bzw. bildmorphologisch auch in Kombination vorliegen. Der helle Fleck, der auf den Bildern zu erkennen ist, ist ein Zeichen einer Minderdurchblutung, und im fortgeschrittenen Stadium einer Schädigung oder sogar Nekrose (totes, nicht funktionsfähiges Gewebe) des Rückenmarks, die zum Beispiel aufgrund des chronischen Druckes im Zuge eines Bandscheibenvorfalls zustande kommt.
Weitere Ursachen einer Myelomalazie / Myelopathie
Eine Myelopathie ist in den meisten Fällen eine degenerative Schädigung, die über die Zeit und mit steigendem Alter durch Fehlhaltungen, den Abbau der Gelenke und Bandscheiben, oder auch Unfälle und Verletzungen ausgelöst wird. Bei einigen Patientinnen und Patienten ist eine Myelopathie auch in jungem Alter durch komplexe, angeborene Fehlbildungen zum Beispiel im Bereich der Halswirbelsäule vorhanden.
Außerdem kann eine Myelopathie durch Tumore am Rücken ausgelöst werden, die ebenfalls zu einer Einengung des Nervenkanals und somit Schädigung des Rückenmarks führen können.
Die Myelomalazie / Myelopathie ist demnach zu unterscheiden von einer Rückenmarksentzündung (Myelitis), die meist durch bestimmte Infektionskrankheiten ausgelöst wird. Da die Rückenmarkserweichung oder -schädigung stets mit einem störenden Element verbunden ist, der das Rückenmark räumlich einschränkt, sollte die Myelomalazie / Myelopathie in den meistens Fällen auch operativ behandelt werden.
Unabhängig von der Ursache, ist eine zeitnahe Myelopathie Behandlung wichtig, um die Patientin oder den Patienten vor schwereren neurologischen Schäden zu bewahren. Insbesondere bei der degenerativen Myelopathie kann eine frühe Indikation und Myelopathie Behandlung zu einer effektiven Linderung oder sogar Beseitigung der Beschwerden führen.
Symptome und Folgen einer Myelomalazie
Typische Myelomalazie Symptome sind neurologische Fehlfunktionen und Ausfälle, die je nach der Lokalisation der Myelomalazie an verschiedenen Körperteilen auftauchen können.
Das klassische Bild einer Myelopathie manifestiert sich zum Beispiel in einem unsicherem Gehen der Patientin oder des Patienten. Am Gangbild kann der erfahrene Neurologe eine vorliegende Myelopathie von anderen Pathologien im zentralen Nervensystem unterscheiden, zum Beispiel beim Normaldruckhydrozephalus oder spinalen Tumoren.

Sensibilitätsstörungen wie zum Beispiel Kribbeln, leichte Schmerzen oder Taubheitsgefühle können ebenfalls in den Armen auftauchen. Meist gehören auch Schmerzen an der betroffenen Stelle im Rücken zu den Symptomen einer Myelomalazie / Myelopathie.
Bei einer Myelomalazie HWS, also an der Halswirbelsäule, tritt außerdem typischerweise eine Einschränkung der Beweglichkeit des Kopfes auf.
In fortgeschrittenen Fällen erfahren die Betroffenen oft diffuse Missempfindungen der distalen unteren Extremitäten, also der Beine im unteren Bereich und der Füße. Eine Muskelschwäche kann sich bis hin zu temporären oder bleibenden Lähmungen bestimmter Muskelgruppen entwickeln, und auch die Störung der normalen Funktion der Darm- und Blasenentleerung kann auftauchen.
Oft tauchen auch gesteigerte Muskeleigenreflexe auf, oder die sogenannten „Pyramidenbahnzeichen“. Die Pyramidenbahnzeichen sind für eine klinisch manifeste Myelopathie charakteristisch, können aber auch bei anderen Schädigungen des pyramidalen Systems, wie etwa einem Schlaganfall auftauchen.
Die Pyramidenbahn ist als Teil des sogenannten pyramidalen Systems, dessen Nervenstränge in der Großhirnrinde beginnen und über den Spinalkanal der Wirbelsäule bis in die Extremitäten laufen, maßgeblich verantwortlich für unsere Motorik. Schädigungen an diesen Nervensträngen führen dementsprechend dazu, dass die Betroffenen ihre Bewegungen, insbesondere die Feinmotorik, nicht mehr kontrollieren können.
Eine fortgeschrittene Myelomalazie / Myelopathie kann letztendlich erhebliche Einschränkungen für die Betroffenen bedeuten. In einigen Fällen kann das Krankheitsbild auch zu einer Querschnittslähmung führen.
Dies klingt nun alles sehr dramatisch.
Zugleich kann es jedoch sein, dass sich eine Myelopathie klinisch überhaupt nicht bemerkbar macht. Es gibt Patientinnen und Patienten, die nie durch eine Schmerzphase gehen und erst sehr viel später klinisch auffällig werden. In der anschließenden Diagnostik kann dann die Myelomalazie festgestellt werden.
Myelomalazie Behandlung: Welche Therapie ist geeignet bei einer Myelopathie?
Bei einer diagnostizierten Myelomalazie mit entsprechender klinischer Manifestierung ist eine konservative Therapie meistens erfolglos, unabhängig davon, ob sie akut oder chronisch vorliegt.
Je länger die Beschwerden und die Myelomalazie bekannt sind bis therapeutisch gehandelt wird, desto schlechter sind in der Regel die Ergebnisse, wobei es dann an erster Stelle darum geht, ein weiteres Fortschreiten der Erkrankung zu vermeiden. Zur Behandlung einer Myelomalazie wird in den meisten Fällen eine Operation notwendig.
Persönlich habe ich die Erfahrung gemacht, dass bei einer rechtzeitigen Entlastung des Rückenmarks, zum Beispiel durch eine mikrochirurgische ventrale Dekompression mit entsprechender Fusion bzw. Wirbelkörperersatz, die Ergebnisse recht gut sind.
Auch wenn sich die Myelomalazie bildmorphologisch postoperativ nicht wesentlich anders darstellt, ist die klinische Verbesserung für die Patientinnen und Patienten für mich entscheidend.
Insbesondere die Verschlechterung des Krankheitsbildes ist führend bei einer Entscheidung für einen raschen operativen Eingriff.
Operation bei Myelomalazie: Möglichkeiten in der Wirbelsäulenchirurgie
Bei einer Operation geht es vor allem darum, eine Entlastung des verengten Nervenkanals an der entsprechenden Stelle zu erreichen. Je nach der Pathologie und der Ursache der Spinalkanalverengung, kommt hier in den meisten Fällen eine mikrochirurgische Dekompression des Rückenmarkkanals von vorne mit entsprechenden Fusionen bzw. Wirbelkörperersatz in Betracht. Dies bedeutet, durch eine entsprechende Abtragung von Anteilen der Wirbelknochen und Bandscheiben, wird den Nervensträngen im Wirbelkanal wieder ausreichend Platz geschaffen. So kann einer weiteren Verschlechterung der Myelomalazie nicht nur vorgebeugt werden, in vielen Fällen können sich die betroffenen Nerven auch wieder regenerieren.
In den letzten Jahren haben bei der Myelomalazie auch Bandscheibenersatzverfahren vermehrt Anwendung gefunden. Die sogenannten zervikale Arthroplastien haben den Vorteil, dass sie eine zusätzliche Belastung der benachbarten Segmente vermeiden und ein erneuter Eingriff auf diese Weise nicht so schnell notwendig wird.
Sie leiden unter Rückenschmerzen und haben evtl. sogar typische Symptome einer Myelopathie bei sich entdeckt? Besuchen Sie mich gerne zu einer ärztlichen Untersuchung in der Orthoparc Klinik in Köln. Aufgrund der umfangreichen Ausstattung der Klinik, etwa mit einem hauseigenen MRT, können entsprechende Befunde schnell und zuverlässig von mir erstellt werden.
Weitere Informationen zu anderen Krankheitsbildern und Ursachen für Rückenschmerzen finden Sie auf meiner Webseite.
Herzlichen Dank fürs Lesen.
Ihr Dr. med. Charilaos Christopoulos
Chefarzt für Wirbelsäulenchirurgie, OTHOPARC Klinik GmbH, Köln



2 Comments
Je nach Ursache der Rückenmarksschädigung unterscheidet man verschiedene Formen. Fur die Symptome ist die Lokalisation der Rückenmarksschädigung entscheidend; ob das Rückenmark der Hals-, oder der Brustwirbelsäule betroffen ist.
Dies ist vollkommen richtig. Prinzipiell geht es bei einer vorliegenden Myeolopathie darum, Schlimmeres möglicherweise durch eine Operation zu vermeiden. Bei rechtzeitigem Handeln können sich die Symptome sogar bessern.